MỞ ĐẦU
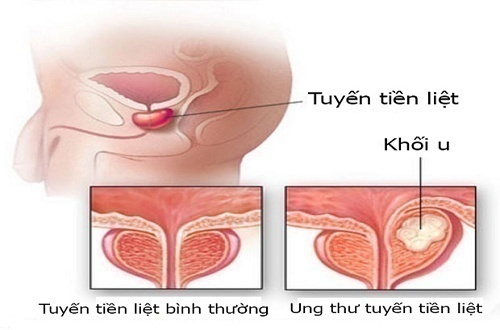
Ung thư tuyến tiền liệt là một dạng của ung thư phát triển trong tuyến tiền liệt, một tuyến trong hệ sinh dục nam.
Ung thư tuyến tiền liệt là loại ung thư phổ biến nhất tại Mỹ. Mặc dù tỷ lệ tử vong của bệnh từng bước được cải thiện nhờ các tiến bộ trong chẩn đoán sớm và điều trị nhưng ung thư tuyến tiền liệt vẫn là nguyên nhân gây chết thứ 2 trong số các bệnh ung thư ở nam giới. Bệnh có xu hướng ngày càng gia tăng. Theo GLOBOCAN 2012, trên thế giới, ung thư tuyến tiền liệt chiếm hàng thứ 2 ung thư ở nam giới, với khoảng 1.111.698 ca mới trên một năm và khoảng 307.471 ca tử vong trên một năm. Ở Việt Nam, ung thư tuyến tiền liệt nằm trong 10 ung thư hàng đầu nam giới, với khoảng 1275 ca mới trên một năm và khoảng 872 ca tử vong trên một năm.
Chẩn đoán sớm là phương pháp hiệu quả nhất trong việc xử lý và chữa khỏi bệnh.
Các phương pháp chẩn đoán ung thư tiền liệt tuyến bao gồm:
+ Thăm khám tuyến tiền liệt qua trực tràng.
+ Xét nghiệm kháng nguyên đặc hiệu tuyến tiền liệt (PSA).
+ Siêu âm qua trực tràng và sinh thiết.
+ Chụp cộng hưởng từ (MRI).
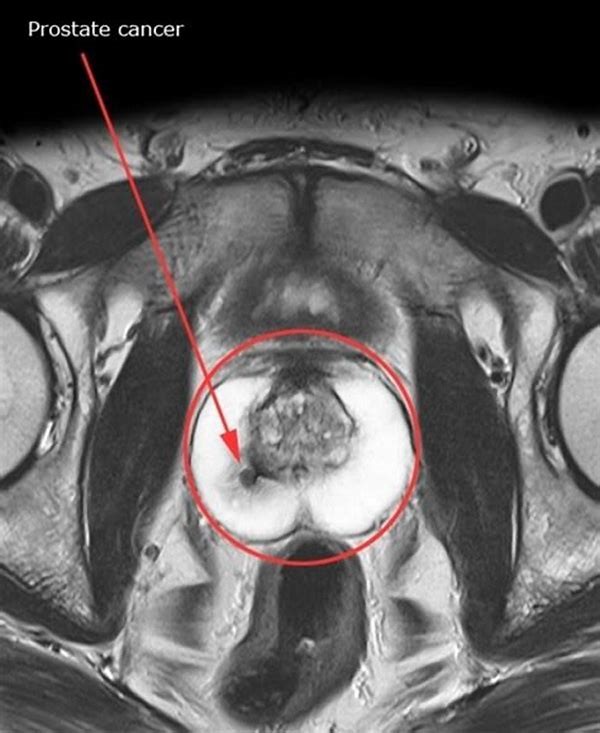
Trong đó, chụp cộng hưởng từ nổi lên là phương pháp chẩn đoán ung thư tiền liệt tuyến với độ chính xác cao, ít xâm lấn, có độ phân giải và tương phản mô mềm cao. Chụp cộng hưởng từ của tuyến tiền liệt được mô tả lần đầu tiên vào những năm 1980, với các ấn phẩm ban đầu mô tả hình ảnh cấu trúc bằng cách sử dụng hình ảnh T2W giải phẫu. Ngày nay, MRI đa tham số (multi parameter MRI) của tuyến tiền liệt, với sự phát triển mạnh mẽ về phần cứng và phần mềm, đóng một vai trò nổi bật trong việc phát hiện, mô tả đặc điểm và phân loại ung thư tuyến tiền liệt.
MRI đa thông số của tuyến tiền liệt về cơ bản kết hợp dữ liệu giải phẫu và chức năng để đánh giá hình ảnh chi tiết của tuyến tiền liệt. Kỹ thuật hình ảnh khuếch tán (DWI) và kỹ thuật hình ảnh tăng cường tương phản động (DCE) thường được sử dụng để bổ sung cho các kỹ thuật hình ảnh giải phẫu tiêu chuẩn (điển hình là T2W và T1W). Đôi khi các kỹ thuật chức năng khác, chẳng hạn như quang phổ cộng hưởng từ (MRS) được bao gồm.
Kỹ thuật viên MRI đóng một vai trò quan trọng trong chất lượng kiểm tra kết quả, vì việc chuẩn bị, định vị và giao tiếp với bệnh nhân, thiết lập giao thức và lựa chọn các thông số thu nhận là rất quan trọng để có được hình ảnh chất lượng cao, độ phân giải cao của tuyến tiền liệt.
NỘI DUNG
1. Tổng quan cộng hưởng từ đa tham số.
Hình ảnh cộng hưởng từ đa tham số có thể được tóm tắt ngắn gọn như một phương pháp cố gắng thu được hình ảnh tuyến tiền liệt ba chiều lý tưởng bằng cách kết hợp T2W, cộng hưởng từ khuếch tán (DWI), tăng cường tương phản động (DCE) và nếu mong muốn, kỹ thuật hình ảnh quang phổ (MRS) là tùy chọn [1]. Ngày nay, ở nhiều trung tâm, thuốc làm giảm nhu động ruột và cuộn nội mạc tử cung được sử dụng cùng với thiết bị MRI từ tính 1,5T để ngăn chặn tín hiệu gây ra bởi nhu động ruột để tăng tỷ lệ nhiễu tín hiệu đã được khuyến nghị mạnh mẽ bởi Trường Cao đẳng X-Quang Hoa Kỳ (ACR) và Hiệp hội X-Quang Urogynecologic Châu Âu (ESUR) [2]. Trong các thiết bị nam châm 3T, từ trường tĩnh cũng mạnh hơn và tỉ lệ tín hiệu nhiễu cao hơn, tuyến tính hơn 1,5T và yêu cầu cuộn nội mạc tử cung là tối thiểu và nên sử dụng nó.
a. Các chuỗi xung T1W và T2W.
Cả hai đều cung cấp hình ảnh theo nguyên tắc tính mật độ nước trong mô thu được trong tất cả các hình ảnh cộng hưởng từ.
T1W đặc biệt được sử dụng để xác định xuất huyết sau sinh thiết ở tuyến tiền liệt và tinh dịch. Nó cũng hữu ích để phát hiện tình trạng của các hạch bạch huyết và di căn xương, đặc biệt là sau khi dùng thuốc tương phản dựa trên gadolinium tiêm tĩnh mạch [2].
T2W phát hiện cường độ tín hiệu thấp trong mô có tính chất u. Độ phân giải cao cho thấy một ranh giới sắc nét trong viên nang tuyến tiền liệt - đặc biệt là khi hàm lượng chất béo có mặt ngay bên ngoài giả mạc giải phẫu. Vì lý do này, rất hữu ích khi sử dụng các khu vực tuyến tiền liệt, các tổn thương trong tuyến tiền liệt, xâm lấn túi tinh, mở rộng ngoài lâm sàng và đánh giá giai đoạn ung thư. Tuy nhiên, trình tự T2W không đủ để phát hiện ung thư vùng chuyển tiếp và trung tâm. [3]
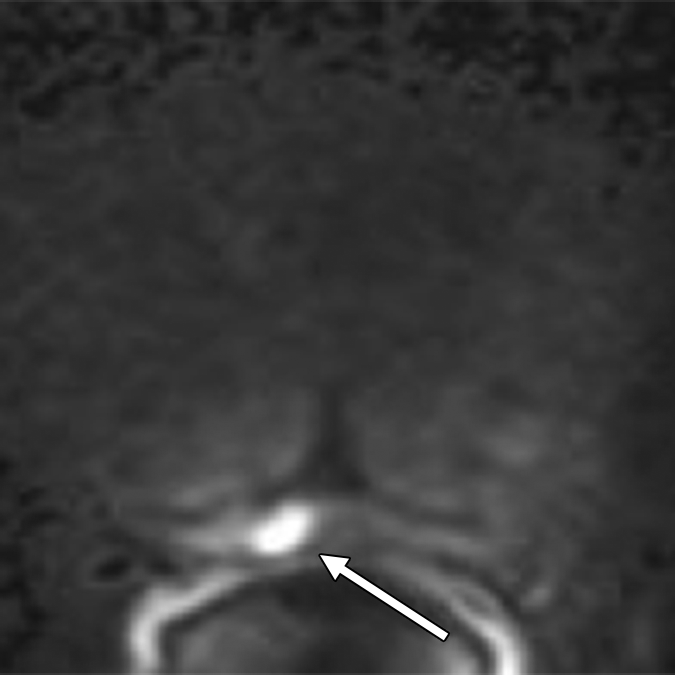
b. Trình tự khuếch tán có trọng số DWI
Quá trình này dựa trên tính chất khuếch tán proton của các nguyên tử nước và phản ánh sự chuyển động ngẫu nhiên của các phân tử nước. Do đó, một hình ảnh chức năng được cung cấp. Hình ảnh được trình bày phải bao gồm bản đồ hệ số khuếch tán rõ ràng (ADC) và hình ảnh có giá trị b cao. Hầu hết ung thư tuyến tiền liệt có ý nghĩa lâm sàng xuất hiện giảm tín hiệu trong các bản đồ ADC, so với mô bình thường, do khuếch tán bị hạn chế/cản trở, tức là chuyển động của phân tử nước bị hạn chế.
Hình ảnh có giá trị b cao bảo vệ tín hiệu ở các khu vực ung thư bị khuếch tán hạn chế / cản trở so với các mô bình thường [2]. So với hình ảnh giá trị b cao của bản đồ ADC cho thấy cường độ tín hiệu cao, đặc biệt là trong các bệnh ung thư tuyến tiền liệt có ý nghĩa lâm sàng nằm liền kề hoặc xâm lấn vào tầng cơ trước, ở vùng dưới vỏ và ở đỉnh hoặc đáy của tuyến, nhưng bản đồ ADC cho thấy thấp cường độ tín hiệu. DWI cho thấy các khối u vùng trung tâm và vùng chuyển tiếp tốt hơn và khả năng xâm lấn ung thư, nhưng độ phân giải kém và hình ảnh bị suy yếu [3].
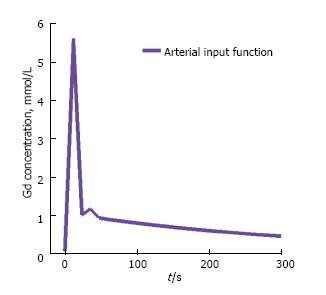
c. Hình ảnh tương phản động tăng cường DCE
Đây là các chuỗi yêu cầu tiêm thuốc tương phản. Những trình tự này hình dung sự hình thành khối u. Hình ảnh tương phản động tăng cường đánh giá mạch máu của khối u trước, trong và sau khi tiêm chất tương phản [4]. Lượng chất tương phản tăng lên do tăng mật độ vi mạch trong thành mao quản (rửa trong) và tùy thuộc vào sự gia tăng phân bố tốc độ suy giảm (rửa trôi). Do phát hiện tân mạch trong mô, nó đặc biệt hữu ích trong việc xác định vị trí tái phát sau khi điều trị bằng phẫu thuật [3]. Tuy nhiên, do tân mạch, nó cũng có thể cho kết quả dương tính giả, đặc biệt là trong trường hợp viêm [5].
d. Hình ảnh quang phổ MRS.
Hình ảnh quang phổ có thể hữu ích để đánh giá nguy cơ ác tính của một khu vực quan tâm (ROI), nhưng nó ít hữu ích hơn trong việc xác định bệnh ác tính và dự đoán giai đoạn bệnh lý. Quan sát chính là các tế bào ác tính có nhiều khả năng có tốc độ di chuyển tế bào nhanh, do đó sẽ sử dụng nhiều kẽm hơn và giảm trong không gian nội bào [6].
Trong ung thư tuyến tiền liệt, đỉnh citrate giảm (do tiêu thụ citrate để cung cấp năng lượng cho các tế bào tăng sinh), trong khi đỉnh choline tăng (tương ứng với tổng hợp màng tế bào tăng).
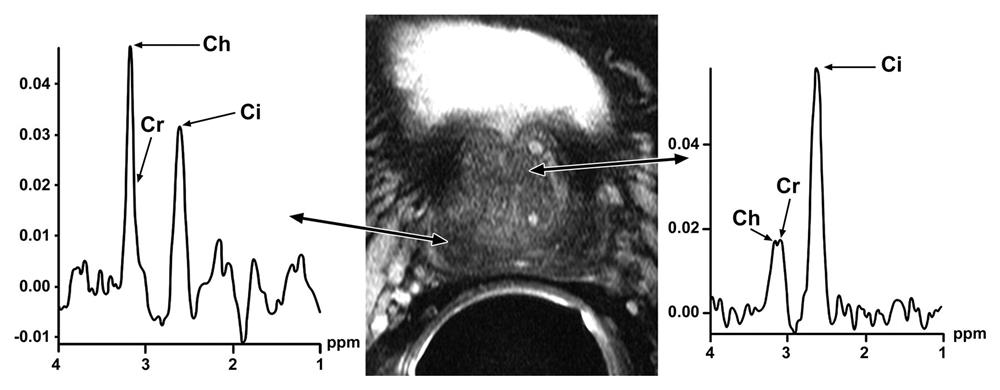
2. Yêu cầu kỹ thuật cho mpMRI tuyến tiền liệt.
Các yêu cầu kỹ thuật đối với mpMRI tuyến tiền liệt chất lượng cao đã được Hiệp hội X quang Urogenital (ESUR) và Đại học X quang Hoa Kỳ (ACR) tóm tắt. Tóm lại, mpMRI nên kết hợp hình ảnh T2W, DWI và DCE. Việc sử dụng phổ cộng hưởng từ (MRS) là tùy chọn.
|
Trình tự
|
Cơ sở lý luận/ tham số điều tra
|
Kỹ thuật
|
Vai trò trong đánh giá ung thư tiền liệt tuyến với mpMRI
|
Hạn chế
|
|
DWI
|
Để khai thác sự khuếch tán hạn chế của các phân tử nước như là một dấu hiệu của sự tái tổ chức tế bào và tân sinh của mô tuyến bình thường
|
Hình ảnh phẳng phản xạ tiếng vang spin-echo-bão hòa, thở tự do
• Ít nhất hai giá trị b để tạo bản đồ ADC ( ví dụ: tối thiểu 50-100 s/mm 2 , tối đa 800-1000 s/mm 2 ); Giá trị b cực cao ngoại suy (≥ 1400 s / mm 2 ) cũng có thể được sử dụng để tạo bản đồ ADC.
• Có thể thu được các giá trị b cực cao để tăng sự hiện diện rõ ràng của khối u (không phải cho việc tạo bản đồ ADC trong các hệ thống hoạt động kém hơn)
• Trường nhìn 160-220mm, độ dày lát 4 mm không có khoảng cách giữa các lớp cắt, kích thước pixel ≤ 2,5 mm (pha và tần số), TR ≤ 3000 ms, TE 90 ms.
|
• trình tự ưu thế để đánh giá kết quả vùng ngoại vi.
• vai trò thứ yếu trong việc đánh giá các phát hiện loại 3 được tìm thấy bởi T2WI trong vùng chuyển tiếp.
|
Nhạy cảm với đồ tạo tác từ không khí trong trực tràng và chuyển động
• bóp méo
• Kỹ thuật tương đối không đạt tiêu chuẩn, dẫn đến khả năng tái tạo hạn chế của phân tích định lượng ADC (không có giá trị giới hạn nhất định)
• Sự chồng chéo đáng kể của các giá trị ADC giữa các điều kiện lành tính và các khối u với sự xâm lấn khác nhau.
|
|
T2W
|
Để cung cấp độ phân giải cao và độ tương phản cao của giải phẫu khu vực của tuyến tiền liệt, cũng như giải phẫu vùng lân cận (túi tinh, bó mạch thần kinh, bàng quang, trực tràng, cơ nâng hậu môn)
|
2D TSE với độ phân giải không gian cao: trường nhìn 120-200 mm để che phủ tuyến tiền liệt và túi tinh; độ dày lát ≤ 3 mm không có khoảng cách giữa các lớp cắt; kích thước pixel ≤ 0,7 mm (phase)x ≤ 0,4 mm (tần số)
• hướng cắt sagittal, oblique transverse, oblique coronal (thành tiền liệt tuyến sau làm mốc giải phẫu)
|
trình tự ưu thế để đánh giá kết quả vùng chuyển tiếp
• Giai đoạn định vị: phát hiện mở rộng ngoại bào hoặc xâm lấn túi tinh
|
Xuất hiện khối u không đặc hiệu, chồng chéo với các điều kiện không ác tính ( ví dụ , thay đổi viêm hoặc sau sinh thiết)
• Nhạy cảm với đồ tạo tác chuyển động trong thời gian thu tín hiệu kéo dài.
|
|
DCE
|
Để phát hiện ung thư tăng cường tương phản sớm hơn và mạnh hơn so với mô tuyến tiền liệt bình thường, vì biểu hiện của tân sinh lý u (dày đặc hơn, hình thành kém với tính thấm mao mạch tăng)
|
Thu nhận tuần tự chuỗi T1 GRE 2D hoặc 3D với độ phân giải thời gian cao (≤ 10 giây, lý tưởng là 7 giây, với TR <5 ms và TE <100 ms). Thu tín hiệu trước, trong và sau khi tiêm thuốc cản quang (ít nhất 2 phút) để phát hiện sớm sự tăng cường.
• Trường nhìn bao gồm toàn bộ tuyến và túi tinh. Mặt phẳng Oblique transverse.
• Độ dày lát ≤ 3 mm, GAP 0% và kích thước pixel 2 mm (pha và tần số).
• Nếu có thể hình ảnh bão hòa chất béo hoặc subtraction.
• Tốc độ tiêm tương phản 2-3 ml/s
|
Để nâng cấp những phát hiện mơ hồ trong vùng ngoại vi.
|
Mô hình tăng cường biến đổi của ung thư, chồng chéo với các điều kiện không ác tính ( ví dụ , viêm hoặc tăng sản tuyến tiền liệt lành tính)
• Thời gian thu dài hơn (> 2 phút) để đánh giá tính chất thẩm thấu.
|
KẾT LUẬN
Cộng hưởng từ đa tham số với cộng hưởng từ tăng cường tương phản động, cộng hưởng từ khuếch tán và cộng hưởng từ phổ cung cấp đánh giá hình ảnh chính xác nhất về bệnh lý khối u tuyến tiền liệt nguyên phát và di căn, và hỗ trợ trong nhiều khía cạnh của quản lý ung thư tuyến tiền liệt, bao gồm phát hiện ban đầu, hướng dẫn sinh thiết, lập kế hoạch điều trị và theo dõi và có thêm vai trò tiềm năng mới để thay thế sinh thiết dưới hướng dẫn siêu âm cho bệnh nhân trải qua giám sát tích cực và để đánh giá ban đầu bệnh nhân nghi ngờ ung thư tuyến tiền liệt trước khi sinh thiết dưới hướng dẫn siêu âm. Cộng hưởng từ tăng cường tương phản động, cộng hưởng từ khuếch tán và cộng hưởng từ phổ là tiêu chuẩn hiện tại vì không có chuỗi hình ảnh cộng hưởng từ nào là hoàn toàn đủ để mô tả ung thư tuyến tiền liệt. Tuy nhiên, cách tiếp cận kết hợp và giải thích tối ưu của các chuỗi hình ảnh cộng hưởng từ giải phẫu và chức năng vẫn cần phải được thiết lập. Chúng ta cần phải hiểu những ưu điểm, hạn chế và những cạm bẫy tiềm tàng của các trình tự khác nhau để đưa ra đánh giá tối ưu về ung thư tuyến tiền liệt.
Kỹ thuật viên điện quang chiếm một vai trò rất quan trọng kể từ khi có được một cuộc kiểm tra chất lượng cao, phụ thuộc rất lớn vào việc chuẩn bị bệnh nhân và tối ưu hóa giao thức hình ảnh.
HÌNH ẢNH MINH HỌA MỘT SỐ CA CỘNG HƯỞNG TỪ
TIỀN LIỆT TUYẾN TẠI BỆNH VIỆN ĐA KHOA TỈNH HẢI DƯƠNG
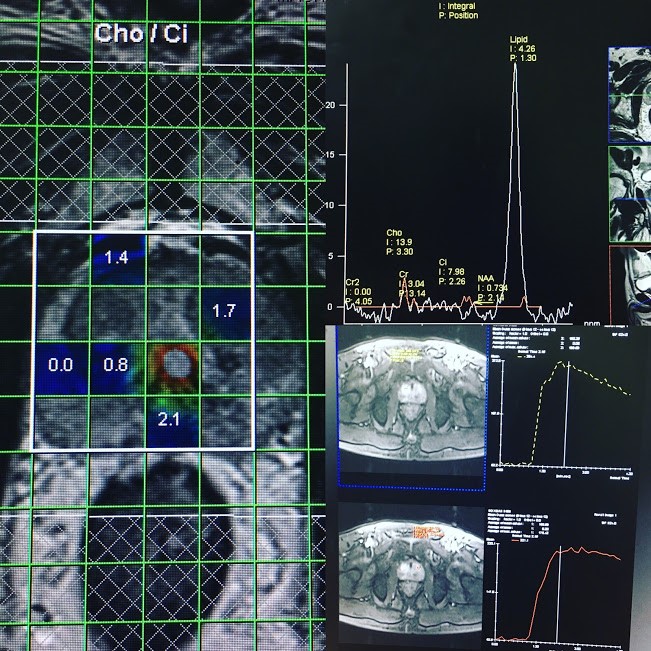
Bệnh nhân B.N.P ung thư tiền liệt tuyến vớiMRS đỉnh Choline cao, Citrate thấp. DCE tại 2 điểm nghi ngờ với curve type 2+ 3.
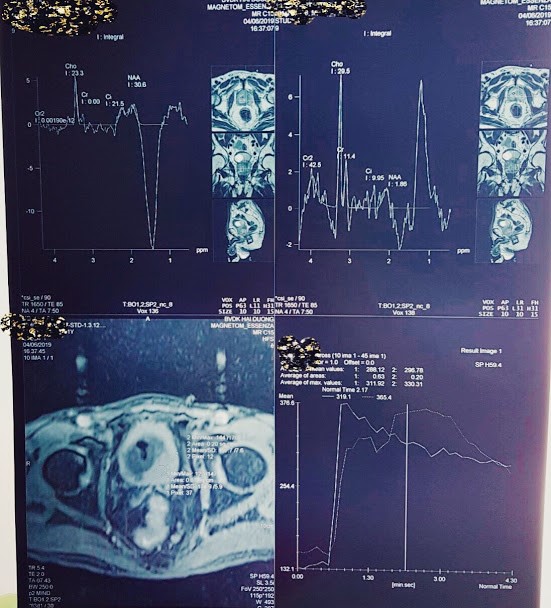
Bệnh nhân N.T.B ung thư tiền liệt tuyến vớiMRS đỉnh Choline cao, Citrate thấp. DCE Curve type 3.
TÀI LIỆU THAM KHẢO
[1]. Barentsz JO, Richenberg J, Clements R, Choyke P, Verma S, Villeirs G, et al. Esur prostate mr guidelines 2012. Eur Radiol. 2012;22:746–57.
[2]. Shah ZK, Elias SN, Abaza R, Zynger DL, DeRenne LA, Knopp MV, et al. Performance comparison of 1.5-t endorectal coil mri with 3.0-t nonendorectal coil mri in patients with prostate cancer. Acad Radiol. 2015;22:467–74.
[3]. Yoo S, Kim JK, Jeong IG. Multiparametric magnetic resonance imaging for prostate cancer: A review and update for urologists. Korean J Urol. 2015;56:487–97.
[4]. Hara N, Okuizumi M, Koike H, Kawaguchi M, Bilim V. Dynamic contrast-enhanced magnetic resonance imaging (dce-mri) is a useful modality for the precise detection and staging of early prostate cancer. Prostate.2005;62:140–7.
[5]. Loffroy R, Chevallier O, Moulin M, Favelier S, Genson PY, Pottecher P, et al. Current role of multiparametric magnetic resonance imaging for prostate cancer. Quant Imaging Med Surg. 2015;5:754–64.
[6]. Ogura K, Maekawa S, Okubo K, Aoki Y, Okada T, Oda K, et al. Dynamic endorectal magnetic resonance imaging for local staging and detection of neurovascular bundle involvement of prostate cancer: Correlation with histopathologic results. Urology. 2001;57:721–6.
BSCK II. Nguyễn Văn Vưởng
BSCK I. Lê Huy Hoàng
CN. Nguyễn Đức Quảng
KTV. Nguyễn Mạnh Cường
Khoa Chẩn đoán hình ảnh – BV Đa khoa Tỉnh Hải Dương