1. Đại cương:
- Hội chứng ruột kích thích là một loại rối loạn chức năng mạn tính đường tiêu hóa dưới triệu chứng chính là đau bụng và thay đổi thói quen ruột (táo bón và hoặc tiêu chảy), không kèm theo bất kỳ một bất thường nào về giải phẫu, tổn thương viêm, nhiễm trùng và khối u ở đại tràng. Vì vậy, hội chứng ruột kích thích còn có tên gọi khác là bệnh rối loạn chức năng ruột.
- Tỷ lệ lưu hành của hội chứng ruột kích thích thay đổi, trên toàn thế giới, khoảng 11% dân số bị IBS, đa số là phụ nữ chiếm 70%, tuổi trung bình 20 - 40.
2. Sinh lý bệnh:
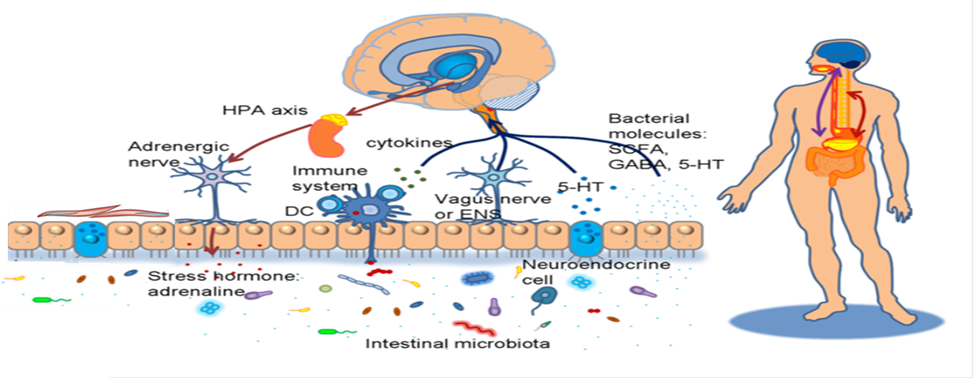
- HCRKT là biểu hiện rối loạn vận động của ống tiêu hóa do rối loạn chức năng hệ thống cơ trơn ở thành ống tiêu hóa, tăng cảm nội tạng, tăng tính thấm ruột, kích hoạt hệ thống miễn dịch, thay đổi hệ, vi sinh đường ruột, rối loạn thần kinh ruột.
3. Chẩn đoán:
Dựa theo tiêu chuẩn Rome IV ( 2016):
IBS là rối loạn ruột mạn tính, đặc trưng bởi đau bụng tái phát, xảy ra ít nhất 1 ngày mỗi tuần, trong 3 tháng gần đây, kết hợp với ít nhất 2 tiêu chuẩn sau:
- Có liên quan việc đại tiện
- Thay đổi số lần đi đại tiện
- Thay đổi hình dáng phân.
Có sự trùng lắp hoặc chuyển đổi giữa các rối loạn ruột chức năng trong các phân nhóm.
Các tiêu chí được hoàn thành trong 3 tháng gần đây với triệu chứng khởi phát ít nhất 6 tháng trước khi có chẩn đoán.
4. Các thể của hội chứng ruột kích thích.
- HCRKT táo bón chiếm ưu thế (IBS – C): phân cứng >25% và phân lỏng < 25%
- HCRKT phân lỏng chiếm ưu thế (IBS – D): phân lỏng >25% và phân cứng < 25%
- HCRKT thể phân lỏng, táo bón xen kẽ (IBS – M): phân cứng >25% và phân lỏng > 25%
- HCRKT không phân loại (IBS – U): phân cứng <25% và phân lỏng < 25%
5. Điều trị:
Cho đến nay, chưa có biện pháp điều trị đặc hiệu. Khuyến cáo năm 2010 của châu Á nhấn mạnh mục tiêu của điều trị là tập trung làm giảm triệu chứng và cải thiện chất lượng sống cho người bệnh. Việc điều trị cần phải được chỉ định dựa trên các yếu tố làm nặng (thuốc, chế độ ăn), các mối quan tâm, lo lắng của bệnh nhân cũng như các rối loạn tâm thần hoặc tâm lý kèm theo.
5.1. Các điều trị không dùng thuốc
a. Thiết lập một mối quan hệ thầy thuốc – bệnh nhân
Yếu tố quan trọng tiên quyết trong điều trị là thiết lập mối quan hệ tin cậy giữa thầy thuốc và bệnh nhân. Người thầy thuốc cần biết lắng nghe để hiều rõ về lý do khám bệnh, các mối lo lắng của bệnh nhân và tạo được một lòng tin sâu sắc ở người bệnh.
b. Giáo dục cho bệnh nhân
Việc giáo dục, tư vấn cho bệnh nhân cũng có vai trò quan trọng trong điều trị. Cần giải thích chu đáo cho bệnh nhân về tính chất lành tính nhưng mạn tính của bệnh. Bệnh nhân phải được giải thích rõ ràng về bệnh lý của mình, từ đó không còn hoài nghi về chẩn đoán cho dù sau này bệnh hay tái phát và kéo dài.
c. Tâm lý liệu pháp
Nhiều nghiên cứu đã chứng minh hiệu quả của các liệu pháp tâm lý, liệu pháp thôi miên, liệu pháp về hành vi nhận cảm… trong việc làm giảm các triệu chứng. Một số nghiên cứu còn cho thấy hiệu quả của các liệu pháp này ngay cả trong nhóm HCRKT kháng trị và hiệu quả điều trị có thể kéo dài đến 1 năm sau liệu trình. Tuy nhiên, bằng chứng lâm sàng của các trị liệu này so với giả dược nói chung chưa thực sự mạnh mẽ và thuyết phục để có được đưa vào sử dụng thường quy trong lâm sàng.
d. Chế độ ăn
Cho đến nay, chưa có một thức ăn đặc hiệu nào được xem là có vai trò trong bệnh sinh của HCRKT. Các nghiên cứu cổ điển thường gợi ý vai trò có ích của chế độ ăn bổ sung chất xơ, hoặc hạn chế gluten trong một số đối tượng bệnh nhân nhất định.
Gần đây, nhiều tác giả khuyến cáo chế độ ăn hạn chế FODMAPS (Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols) với cơ sở cho rằng các nhóm thức ăn thường gây đầy hơi, tiêu chảy và tăng cảm giác đau bụng. Tuy chưa có nhiều bằng chứng đầy đủ về lợi ích thực sự của tiết thực giảm FODMAPS nhưng do điều trị này khá an toàn và không tốn kém nên cũng thu hút được sự quan tâm áp dụng của nhiều thầy thuốc hiện nay.
|
|
Thực phẩm FODMAP cao
|
Lựa chọn thay thế FOAMAP thấp
|
|
Rau
|
Atisô, măng tây, súp lơ, tỏi, đậu xanh, nấm, hành tây, đậu Hà Lan ngâm đường
|
Aubergine / cà tím, đậu (xanh), cải ngọt, ớt chuông (ớt chuông), cà rốt, dưa chuột, rau diếp, khoai tây, cà chua, bí xanh
|
|
Trái cây
|
Táo, nước ép táo, anh đào, trái cây sấy khô, xoài, xuân đào, đào, lê, mận, dưa hấu
|
Dưa đỏ, nho, quả kiwi (xanh), quýt, cam, dứa, dâu tây
|
|
Sữa & các sản phẩm thay thế
|
Sữa bò, sữa trứng, sữa cô đặc, kem, sữa đậu nành (làm từ đậu nành nguyên hạt), sữa đặc có đường, sữa chua
|
Sữa hạnh nhân, pho mát brie / camembert, pho mát feta, pho mát cứng, sữa không chứa lactose, sữa đậu nành (làm từ protein đậu nành)
|
|
Nguồn protein
|
Hầu hết các loại đậu / đậu, một số loại thịt / gia cầm / hải sản tẩm ướp, một số loại thịt đã qua chế biến
|
Trứng, đậu phụ chắc, thịt / gia cầm / hải sản nấu chín thường, tempeh
|
|
Bánh mì & ngũ cốc
|
Bánh mì làm từ lúa mì / lúa mạch đen / lúa mạch, ngũ cốc ăn sáng, bánh quy và các sản phẩm ăn nhẹ
|
Bột ngô, yến mạch, hạt diêm mạch, hạt diêm mạch / gạo / mì ống ngô, bánh gạo (thường), bánh mì bột chua, bánh mì không chứa lúa mì / lúa mạch đen / lúa mạch
|
|
Đường, chất ngọt và bánh kẹo
|
Xi-rô ngô nhiều fructose, mật ong, bánh kẹo không đường
|
Sô cô la đen, xi-rô cây phong, xi-rô mạch nha gạo, đường ăn
|
|
Hạt quả hạch
|
Hạt điều, hạt dẻ cười
|
Macadamias, đậu phộng, hạt bí ngô / đậu phộng, quả óc chó
|
e. Tập thể dục
Tập thể dục, tăng cường hoạt động thể lực cũng được đề nghị như là một trị liệu hỗ trợ cho các bệnh nhân HCRKT, nhất là khi đi kèm với chế độ ăn hợp lý.
5.2. Điều trị bằng thuốc
Việc chỉ định và lựa chọn thuốc tùy thuộc vào từng bệnh nhân cụ thể, loại triệu chứng, mức độ trầm trọng, các yếu tố kèm theo… Các nhóm thuốc thường được dùng nhất là thuốc chống co thắt, nhuận tràng, tăng nhu động, chống tiêu chảy và bổ sung vi khuẩn chí. HCRKT với tiêu chảy trội được điều trị khác biệt so với HCRKT với táo bón trội.
a. Các thuốc chống co thắt
Đây là nhóm thuốc được sử dụng phổ biến nhất trong điều trị HCRKT. Các thuốc chống co thắt gồm các thuốc tác động trực tiếp đến sự giãn của cơ trơn thành ruột (ví dụ: mebeverine và pinaverine) và các thuốc tác động thông qua hoạt tính kháng cholinergic và kháng muscarinic (Dicyclomine và Hyoscyamine). Sự ức chế có chọn lọc cơ trơn dạ dày – ruột làm giảm co thắt đại tràng và làm giảm các triệu chứng đau bụng sau ăn, đầy bụng và đại tiện gấp.
Liều thường dùng của một số thuốc chống co thắt là như sau:
Alverine citrate (60 mg) phối hợp Simethicone 300 mg, 3 viên/ ngày.
Dicyclomine hydrocholoride, 20 mg, uống 4 lần/ ngày khi cần
Hyoscyaminesulfate 0,125 – 0,25 mg uống hoặc ngậm dưới lưỡi 3-4 lần/ ngày khi cần.
Hyoscyamine phóng thích chậm 0,375 – 0,75 mg uống mỗi 12 giờ.
b. Các thuốc chống trầm cảm
Ở các bệnh nhân HCRKT, các thuốc chống trầm cảm có tác dụng giảm đau độc lập với tác động cải thiện về tâm thần.
Cơ chế tác động của các thuốc này là hỗ trợ phóng thích endorphin nội sinh, ngăn cản hấp thu noradrenaline dẫn tới làm giảm các đường dẫn truyền đau, khóa các nơron kích thích đau, serotonin. Ngoài ra, các thuốc chống trầm cảm ba vòng, thông qua hoạt tính kháng cholinergic, cũng làm giảm nhu động ruột, qua đó có ích ở các bệnh nhân HCRKT với tiêu chảy trội.
Amitriptyline, nortriptyline và imipramine có thể bắt đầu ở liều 10 – 25mg trước đi ngủ và tăng liều mỗi 3 – 4 tuần tùy vào đáp ứng lâm sàng và dung nạp thuốc của bệnh nhân. Desipramine khởi đầu với liều 12,5 – 25 mg trước đi ngủ. Thuốc chống trầm cảm ba vòng nên dùng thận trọng ở bênh nhân táo bón.
c. Các thuốc chống tiêu chảy
Thường được dùng nhiều nhất là Loperamide. Phần lớn các nghiên cứu cho thấy loperamide thì hiệu quả hơn giả dược trong điều trị tiêu chảy, nhưng không có hiệu quả trong cải thiện triệu chứng đau bụng và đầy bụng. Với những bệnh nhân thường xuyên bị tiêu chảy sau ăn có thể có lợi khi dùng thuốc trước các bữa ăn. Loperamide nên dùng một cách thận trọng ở những bệnh nhân có triệu chứng táo bón và tiêu chảy xen kẽ nhau.
d. Thuốc chống táo bón
- Nhóm tăng khối lượng phân:
+ Psyllium: Là chất xơ tự nhiên, phân hủy bởi các vi khuẩn lên men ruột. Liều tối đa 20g/ngày
+ Methyl cellulose: Chất xơ bán tổng hợp, không bị phân hủy bởi vi khuẩn ruột à không gây chướng hơi. Liều tối đa 20g/ngày
- Nhuận tràng thẩm thấu: Magnesium hydroxide: 15 – 30ml/lần x 2 lần/ ngày, Magnesium citrate: 150 – 300 mg/ ngày.
- Đường kém hấp thu:
+ Lactulose: 15 – 30 ml/lần x 2 lần/ ngày
+ Rượu đường: 15 – 30 ml/lần x 2 lần/ ngày
- Nhuận tràng kiểu kích thích nhu động và bài tiết:
+ Dẫn xuất diphenylmethane: 5 – 10 ml mỗi buổi tối
+ Chất làm mềm phân
e. Các tác nhân prokinetic: chỉ định khi các thuốc nhuận tràng không có tác dụng. Cụ thể: Trimebutine: 1 viên x 3 lần/ngày, Metoclopramide: 5mg/lần x 3 lần/ ngày, Domperidone 5 mg /lần x 3 lần/ ngày.
f. Các kháng thụ thể 5 – HT3
Các kháng thụ thể 5 – HT3 (Alosetron, Ondansetron) điều chỉnh các hoạt động hướng tạng từ đường tiêu hóa và có thể làm cải thiện đau bụng. Tuy nhiên, thuốc này có liên quan tới bệnh viêm đại tràng do thiếu máu cục bộ và các biến chứng nghiêm trọng liên quan tới chứng táo bón nặng, khiến cho FDA phải loại nhóm thuốc này ra khỏi thị trường tại Hoa Kỳ.
g. Các chất đồng vận 5 – HT4
Các đồng vận lên thụ thể 5 – hydroxytryptamine – 4 (5 – HT4) kích thích giải phóng các dẫn truyền thần kinh và làm tăng nhu động đại tràng, điều trị bệnh nhân HCRKT với táo bón trội. Thuốc Tegaserod (Zelnorm), được chấp nhận dùng cho HCRKT và táo bón nhưng cũng đã bị loại ra khỏi thị trường hồi tháng 3 năm 2007 vì tác dụng phụ lên hệ tim mạch...
TÀI LIỆU THAM KHẢO:
1. Các bộ môn nội (2004), Hội chứng ruột kích thích, Bệnh học nội khoa tập I – Bài giảng dành cho đối tượng sau đại học, Nhà xuất bản Y học, Hà Nội, tr.46 – 52.
2. Brian E.L et al. (2016).Bowel Disorders, Gastroenterology;150:1393–1407
3. Douglas A. Drossman. (2016). functional gastrointestinal disorders: history, pathophysiology, clinical features, and Rome IV, Gastroenterology;150:1262–1279
4. Biljana Radovanovic-Dinic et al. (2018). Irritable bowel syndrome – from etiopathogenesis to therapy Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub; 162(1):1-9.
Ths. Phạm Thị Kim Dung – Trưởng khoa Nội 4
Bệnh viện Đa khoa tỉnh Hải Dương