1. Đặt vấn đề
Viêm phổi là bệnh thường gặp ở trẻ em và gây nguy cơ tử vong cao, đặc biệt là trẻ dưới 5 tuổi. Theo thống kê từ năm 2000 đến năm 2015 trên toàn cầu trẻ < 5 tuổi tỷ lệ mắc bệnh viêm phổi ở trẻ em giảm 30%, tỷ lệ tử vong giảm 51,8% từ 1,8 triệu (2000) xuống 900000 (2015). Viêm phổi không điển hình do vi khuẩn chiếm tỉ lệ lớn trong số bệnh nhân viêm phổi.
Mycoplasma pneumoniae là loại vi khuẩn không điển hình, là căn nguyên của 10 – 40% viêm phổi cộng đồng. Viêm phổi không điển hình sau giai đoạn ủ bệnh khoảng 2-3 tuần, bệnh khởi phát từ từ và nhẹ, sau đó tăng dần và rầm rộ với các triệu chứng: Ớn lạnh, sốt. Nhiễm trùng do Mycoplasma pneumoniae thường sốt cao, rét run, mệt mỏi, khó chịu, đau đầu. Trẻ lớn hay gặp đau họng, ngứa họng, ho, khàn tiếng, đau cơ, đau ngực. Nghe phổi có thể thấy ran ẩm, ran phế quản. Gõ đục khu trú ở một vùng của phổi. Mặc dù vậy, tùy vào từng tác nhân gây bệnh, giai đoạn bệnh mà các biểu hiện lâm sàng có những đặc trưng khác nhau. Vì vậy nghiên cứu về đặc điểm lâm sàng viêm phổi do Mycoplasma pneumoniae là cần thiết, qua đó xác định được triệu chứng đặc trưng từ đó giúp công tác chẩn đoán, điều trị và phòng bệnh tốt hơn.
2. Đặc điểm dịch tễ học Viêm phổi do Mycoplasma pneumoniae
2.1. Tác nhân gây bệnh
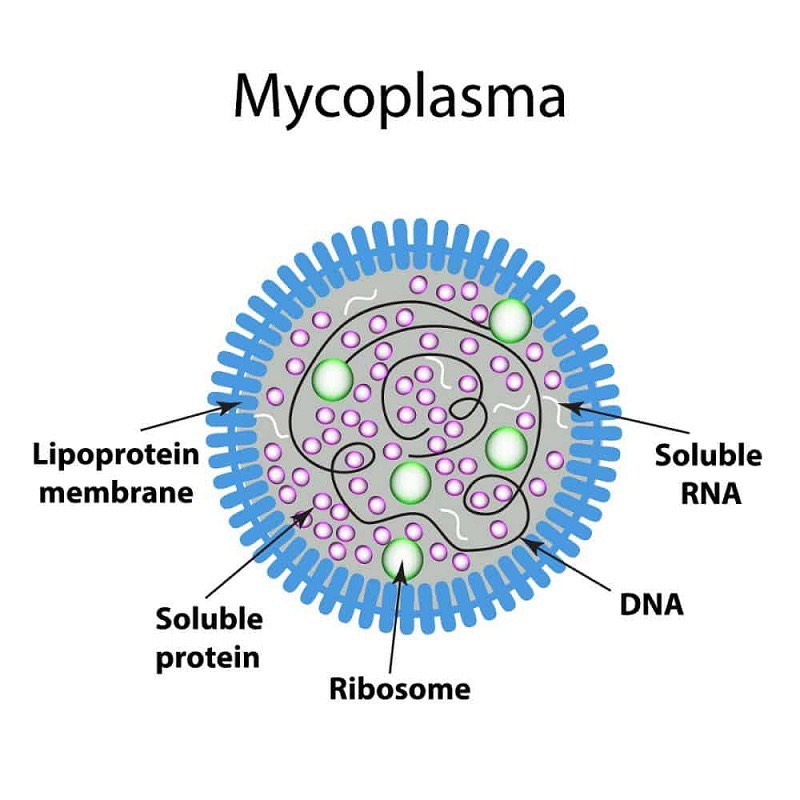
Mycoplasma pneumoniae là loại vi sinh vật rất nhỏ có cấu trúc 300 – 500µm, không có thành tế bào, khó nuôi cấy. Trong nhân tế bào có hai loại protein rất quan trọng gây ra đáp ứng miễn dịch là protein kết dính P1 và protein kết dính gián tiếp lên các tế bào bằng cách nhận diện các glycolipid trên bề mặt hoặc các sialoglycosaccharide alpha 2 – 3 nằm trên các glycoprotein. Tính chất bám dính vào biểu mô của cơ quan hô hấp là bước quan trọng để Mycoplasma pneumoniae lây nhiễm và xâm nhập thành công.
2.2. Cơ chế gây bệnh
Cơ chế gây bệnh của Mycoplasma pneumoniae có liên quan đến nhiều thành phần, bao gồm quá trình kết dính giữa vi sinh vật và tế bào, sự tiết các chất H2O và O2, sự hình thành các tự kháng thể.
Có 2 đặc tính liên quan đến sinh bệnh học của Mycoplasma pneumoniae gây bệnh ở người: vi khuẩn có ái lực chọn lọc trên tế bào biểu mô hô hấp, bám dính vào đầu sợi lông mao biểu mô hô hấp, di chuyển nhanh, gây ra bong tế bào biểu mô đường hô hấp. Ngoài ra, vi khuẩn sản xuất ra hydrogen peroxid, một chất gây phá hủy tế bào, phá hủy màng hồng cầu. Sinh bệnh học của Mycoplasma pneumoniae có liên quan đến hoạt động của các cytokin.
2.3. Nguồn truyền nhiễm
Mycoplasma pneumoniae có ở khắp mọi nơi trong tự nhiên, gây ra nhiều loại bệnh ở động vật. Ở người Mycoplasma pneumoniae không thuộc hệ vi khuẩn chí của đường hô hấp, việc phát hiện vi khuẩn này ở đường hô hấp có ý nghĩa lâm sàng nếu có triệu chứng viêm đường hô hấp. Vi khuẩn này sống trong họng và dịch tiết hô hấp nhiều ngày trước khi khởi bệnh và tồn tại nhiều tuần sau đó. Ở giai đoạn lui bệnh chúng còn hiện diện trong dịch tiết hô hấp 6 – 8 tuần nữa. Nếu bệnh nhân ho thì đây là nguồn lan truyền mầm bệnh ra cộng đồng.
2.4. Phương thức lây truyền
Nhiễm khuẩn Mycoplasma pneumoniae lây truyền từ người sang người qua đường hô hấp từ dịch tiết đường hô hấp kho ho, hắt hơi. Trẻ em tuổi đến trường là vật chủ trung gian quan trọng nhất lây bệnh trong và ngoài gia đình.
2.5. Tính cảm nhiễm và miễn dịch
Nhiễm trùng Mycoplasma pneumoniae ở cả người lớn và trẻ em với mức độ bệnh khu trú hoặc bệnh dịch. Tỷ lệ mắc cao gặp ở lứa tuổi học sinh. Những trẻ bị duy giảm hệ thống miễn dịch hay dùng thuốc ức chế miễn dịch có nguy cơ cao bị viêm phổi nặng khi nhiễm Mycoplasma pneumoniae.
Nhiều phản ứng xảy ra sau khi nhiễm Mycoplasma pneumoniae. Kháng thể đặc hiệu IgM xuất hiện sớm nhất khoảng 1 tuần sau khi khởi bệnh, tiếp theo là IgA và sau cùng là igG. Các kháng thể đặc hiệu do các protein kết dính kích thích tạo ra (IgM, IgA) sữ ức chế sự kết dính giữa Mycoplasma pneumoniae và các tế bào biểu mô đường hô hấp giúp hạn chế tổn thương xảy ra. IgA trong dịch tiết hô hấp có tác dụng lớn hơn IgA trong huyết thanh trong chống lại nhiễm trùng tái phát do Mycoplasma.
Miễn dịch đối với Mycoplasma pneumoniae thường tạm thời và tái phát thường xuyên. Miễn dịch kéo dài khoảng bốn năm. Những người có kháng thể sẽ được bảo vệ sau khi bị nhiễm Mycoplasma pneumoniae.
2.6. Đặc điểm dịch tễ học
Bệnh gặp ở mọi lứa tuổi, phổ biến nhất ở tuổi đi học 5 – 14 tuổi, phân bố ở hai giới với tỷ lệ tương đương nhau, bệnh có ở hầu hết các quốc gia, chủ yếu các nước đang phát triển.
Bệnh có xu hướng bùng phát vào cuối hè và mùa thu. Dịch tễ của Mycoplasma pneumoniae có tính chu kì từ 4 – 8 năm, xu hướng thường xuyên hơn ở quần thể như nhà trẻ, bệnh viện,…Thời gian ủ bệnh thường 3 tuần.
3. Đặc điểm lâm sàng và cận lâm sàng
3.1. Đặc điểm lâm sàng
3.1.1. Triệu chứng cơ năng
Bệnh ít khi khởi phát đột ngột, thường gặp là khởi phát âm thầm, từ từ trong một vài ngày với các triệu chứng không đặc hiệu như:
- Sốt: thường sốt cao kèm theo ớn lạnh, không rét run
- Mệt mỏi, đau đầu
- Ho: liên tục, dai dẳng kéo dài thường trên 1 tuần, ho khan hoặc ho có đờm trắng hoặc đốm máu ở giai đợn cuối của bệnh. Ho nặng và tăng dần trong những tuần đầu của bệnh, sau đó cải thiện dần và kéo dài đến 3-4 tuần. Ho có thể kèm theo khò khè.
- Đau ngực: thường là hậu quả ho kéo dài, và nhận biết được khi trẻ đã biết nói.
- Sổ mũi, rối loạn tiêu hóa: ít gặp, thường gợi ý đến bệnh do virus gây nên.
- Trẻ sơ sinh: biểu hiện thường không rõ ràng như: ho, viêm màng não hoặc áp xe não.
3.1.2. Triệu chứng thực thể
- Nhìn: lồng ngực thường không có biểu hiện ngay cả khi trẻ ho nghiêm trọng. Có thể thấy trẻ thở nhanh, rút lõm cơ hô hấp phụ.
- Nghe: ở trẻ nhỏ, non tháng có thể thấy thở khò khè, suy hô hấp. Nghe phổi thấy ít ran rít, ran ẩm.
- Đặc trưng của nhiễm trùng Mycoplasma pneumoniae là sự khác biệt giữa biểu hiện nghèo nàn trên lâm sàng và tổn thương phổi trên X - quang.
3.1.3. Triệu chứng ngoài phổi
- Biểu hiện tại hệ thần kinh: là một trong những biểu hiện thường gặp. Biểu hiện triệu chứng thường xảy ra từ ngày 3-23 sau khi có các biểu hiện tại đường hô hấp, tuy nhiên vẫn có các trường hợp không có các biểu hiện tại đường hô hấp trước đó. Hiếm để lại di chứng. Các bệnh thường là:
+ Viêm não: nguyên nhân có thể trực tiếp do Mycoplasma pneumoniae, tuy nhiên PCR dịch não tủy chỉ dương tính khoảng 5% các trường hợp. Và thường chỉ xuất hiện trước 5 ngày khi có các triệu chứng báo trước. Còn sau 5 -7 ngày, thường trẻ đã có đáp ứng miễn dịch với Mycoplasma pneumoniae.
+ Viêm não – màng não, viêm màng não vô khuẩn, hội chứng Guillain – Barre’
- Biểu hiện tại da: thường gặp ban dát sẩn chiếm 10% trẻ nhiễm Mycoplasma pneumoniae. Hồng ban đa dạng, đặc biệt chú ý hội chứng Steven – Johnson (SJC) hay gặp ở trẻ nam, mà tác nhân Mycoplasma pneumoniae rất phổ biến. Triệu chứng thường xuất hiện ở 3-5 ngày sau khi có biểu hiện tại đường hô hấp, và kéo dài trên 14 ngày. Thường không có biến chứng nguy hiểm.
- Biểu hiện huyết học: trẻ có thể có tan máu tự miễn, test Coombs (+), hiếm khi thiếu máu nặng. Ngoài ra còn có thể giảm tiểu cầu, đông máu rải rác trong lòng mạch,…
- Biểu hiện tại cơ xương khớp: ít gặp ở trẻ em, nếu có thì là đau cơ khớp, viêm đa khớp, viêm một khớp.
- Biểu hiện tiêu hóa: viêm dạ dày ruột, viêm gan không vàng da, viêm tụy đều ít gặp.
- Biểu hiện tại tim mạch: Viêm màng ngoài tim, viêm cơ tim, rối loạn dẫn truyền,..
- Biểu hiện khác ít gặp: Hạch to, lách to, viêm thận kẽ, viêm cầu thận.
3.2. Triệu chứng cận lâm sàng
3.2.1. Tổng phân tích máu ngoại vi
- Số lượng bạch cầu bình thường hoặc tăng nhẹ, bạch cầu đa nhân trung tính bình thường. Có thể trong một số trường hợp bạch cầu ưa axit tăng nhẹ. Thiếu máu ít khi xảy ra.
- Máu lắng: thường tăng nhẹ.
3.2.2. X – quang ngực thẳng
- Thâm nhiễm phổi: thường một phía, đơn độc thùy dưới
- Đông đặc thùy phổi, xẹp phổi: thường ở một bên phổi
- Tổn thương dạng lưới hoặc xâm nhập tổ chức kẽ: chủ yếu ở thùy dưới có thể giống bệnh u hạt trong lao, nấm.
- Tràn dịch màng phổi: biểu hiện ở khoảng 20% số bệnh nhân, đa số tràn dịch số lượng ít ở một hoặc 2 bên. Tuy nhiên, một số trường hợp có thể tràn dịch cả 2 bên gây suy hô hấp.
- Triệu chứng X- quang : cải thiện tổn thương thường chậm hơn cải thiện về lâm sàng sau 5-7 ngày. Tổn thương trên phim chụp có thể kéo dài từ 3-4 tháng.
3.2.3. Hóa sinh máu
- CRP định lượng: tăng nhẹ, nhưng không đặc hiệu
- Các thay đổi khác: men gan có thể tăng nhẹ hoặc trung bình trong thể viêm gan do Mycoplasma pneumoniae. Men tim CK – MB, troponin T/l, pro BNP thường tăng cao nếu có viêm cơ tim cấp
- LDH, ferritin huyết thanh tăng trong giai đoạn cấp
3.2.3. Khí máu: Làm khi bệnh nhân có suy hô hấp : Oxy máu giảm, có thể tăng carbonnic hoặc kèm theo nhiễm toan
3.2.4. Xét nghiệm vi khuẩn học:
- Nhuộm Gram: không cho kết quả do vi khuẩn Mycoplasma pneumoniae không có vách tế bào nên chúng không bắt màu thuốc nhuộm.
- Nuôi cấy: Bệnh phẩm thường là dịch tiết đường hô hấp như dịch tỵ hầu, đờm, dịch màng phổi. Môi trường nuôi cấy đòi hỏi môi trường nuôi cấy đặc biệt (môi trường PPLO). Và vi khuẩn Mycoplasma pneumoniae thường mọc muộn sau 7-21 ngày. Do đó, nuôi cấy vi khuẩn này không có ích cho điều trị, chỉ đóng vai trò trong nghiên cứu.
4. Tiến triển và biến chứng
Bệnh tiến triển chậm: sốt, đau đầu, mệt mỏi giảm hoặc hết sau 3 – 10 ngày, ho và ral hết chậm hơn, có khi kéo dài hàng tháng.
Biến chứng ít gặp. Có thể gặp biến chứng thâm nhiễm nhiều thùy, viêm màng phổi khô, tràn dịch màng phổi, suy hô hấp, hoặc bùng phát hen phế quản, dày dính màng phổi.
5. Điều trị
5.1. Kháng sinh
Do cấu tạo đặc biệt không có vách tế bào nên Mycoplasma pneumoniae không chịu tác dụng của nhóm ß lactam – nhóm kháng sinh thường được dùng trong điều trị viêm phổi ở trẻ em. Macrolide là lựa chọn điều trị cho hầu hết các trường hợp ở trẻ em. Mycoplasma pneumoniae nhẹ thường nhạy cảm với macrolide. Tuy nhiên, Mycoplasma pneumoniae nặng thường xấu đi về lâm sàng và X-quang mặc dù điều trị macrolid trong 7 ngày hoặc hơn, corticoid được thêm vào để điều trị Mycoplasma pneumoniae nặng và thường có tác dụng hiệu quả. Một số chỉ số lâm sàng rất hữu ích để chẩn đoán Mycoplasma pneumoniae nặng như tràn dịch màng phổi, thời gian sốt dài hơn và biểu hiện lâm sàng dai dẳng. Cơ chế không rõ ràng, có thể do phản ứng viêm gây ra bởi bất thường miễn dịch.
Sử dụng kháng sinh làm cải thiện triệu chứng, rút ngắn thời gian điều trị, giảm mức độ lây nhiễm. Macrolide là phương pháp điều trị đầu tiên của nhiễm khuẩn đường hô hấp Mycoplasma pneumoniae chủ yếu do MIC thấp để chống lại vi khuẩn, ít độc tính và không có chống chỉ định ở trẻ nhỏ. Các macrolide mới hơn hiện nay được ưa dùng với clarithromycin (Klacid) liều 7,5 – 10 mg/kg/ngày, uống 2 lần trong ngày, 7 đến 14 ngày hoặc 1 lần uống azithromycin (Zitromax) liều 10 mg/kg/ngày, trong 3-5 ngày để điều trị viêm phổi do cộng đồng do Mycoplasma pneumoniae, theo các hướng dẫn khác nhau trên toàn thế giới.
Tuy nhiên, kháng thuốc macrolide đã lan rộng trong vòng 15 năm trở lại đây trên thế giới với tỷ lệ hiện nhiễm khoảng 15% ở châu Âu và Mỹ, khoảng 30% ở Israel và lên đến 90-100% ở châu Á. Sự kháng thuốc này liên quan đến những đột biến điểm trong vòng lặp peptidyl-transferase, đột biến gen trên miền V của rRNA 23S, cụ thể là đột biến ở vị trí 2063 (A2063 T/G), 2064 (A2064 G) và 2617 (C2617 A/G) và dẫn đến đề kháng cao với macrolides. Các đột biến liên quan đến kháng thuốc Macrolide có thể được phát hiện bằng cách sử dụng một số phương pháp phân tử được áp dụng trực tiếp từ mẫu xét nghiệm hô hấp. Do kháng thuốc gây nên kết cục lâm sàng như sốt kéo dài, ho và phải nhập viện, cần phải điều trị kháng sinh thay thế, gồm tetracycline như doxycycline và minocycline hoặc fluoroquinolone, chủ yếu là levofloxacin, trong 7-14 ngày, mặc dù fluoroquinolones và tetracylines lần lượt có chống chỉ định ở tất cả trẻ và ở trẻ < 8 tuổi. Chưa có báo cáo về khả năng kháng thuốc với tetracyclines và fluoroquinolones ở chủng Mycoplasma pneumoniae, nhưng tính nhạy cảm giảm được báo cáo bằng các đột biến được chọn lọc trong ống nghiệm.
5.2. Liệu pháp Corticoid và IVIG
Mycoplasma pneumoniae kích thích các đại thực bào thông qua các thụ cảm, giải phóng các cytokine và chemokine viêm miễn dịch như interleukin (IL) - 18 và IL-8, gây ra đáp ứng miễn dịch quá mức dẫn tới viêm phổi. Corticosteroid làm giảm phản ứng miễn dịch qua trung gian tế bào, và do đó, có thể có ảnh hưởng sâu sắc bằng cách làm giảm trung gian miễn dịch tại tổn thương phổi trong nhiễm Mycoplasma pneumoniae. Trên lâm sàng, corticosteroid đã được sử dụng cho viêm phổi dai dẳng do Mycoplasma pneumoniae và được ủng hộ làm giảm phản ứng viêm với hiệu quả tốt ở trẻ em và người lớn.
Điều trị bằng corticoid được nghiên cứu trong thời gian gần đây trong viêm phổi nặng, dai dẳng do Mycoplasma pneumoniae. Sử dụng corticoid cải thiện lâm sàng cũng như tổn thương trên phim X – quang phổi, giảm tỉ lệ mắc bệnh ở trẻ mắc viêm phổi Mycoplasma pneumoniae kháng Macrolide.
Điều trị phối hợp ciprofloxacin và glucocorticoid có thể cải thiện đáng kể bệnh viêm phổi do Mycoplasma pneumoniae dai dẳng ở trẻ em. Liệu pháp điều trị bằng methylprednisolone 3 ngày có thể được áp dụng để điều trị viêm phổi do Mycoplasma pneumoniae dai dẳng mặc dù đã điều trị liệu pháp kháng sinh thích hợp và dường như có hiệu quả và được dung nạp tốt.
Liệu pháp corticoid được sử dụng sớm ở trẻ mắc viêm phổi Mycoplasma pneumoniae sau khi trẻ nhập viện 48 giờ có sốt cao dai dẳng. Liều prednisolone là 1mg/kg/ngày tròn 2 – 3 ngày giảm liều dần và ngừng trong 1 tuần. Đối với Methylprednisolone liều khởi đầu là 5 – 10 mg/kg/ngày tiêm tĩnh mạch rồi giảm dần liều và dừng trong 1 tuần.
Đối với IVIG người ta chỉ ra hiệu quả của chúng trên viêm phổi nặng nói chung và viêm phổi kéo dài do Mycoplasma pneumoniae không đáp ứng với kháng sinh hay corticoid. Cơ chế tác dụng chưa rõ ràng song có thể IVIG có tác dụng làm trung hòa tác nhân gây bệnh cũng như ức chế miễn dịch tế bào vật chủ làm biểu hiện lâm sàng giảm đi rõ rệt. IVIG liều cao được sử dụng là 1 – 2 g/kg trong 1 – 2 ngày được đề cập trong nghiên cứu này. Ngoài ta, IVIG còn có tác dụng điều trị các tổn thương ngoài phổi như bệnh não, cơ vân, thiếu máu huyết tán.
Một số nghiên cứu cũng đã chỉ ra rằng sử dụng corticoid và IVIG kết hợp với kháng sinh có hiệu quả tốt trong viêm phổi kéo dài do Mycoplasma pneumoniae. Có thể sử dụng liều thấp corticoid trong 7 ngày hoặc liều cao trong 3 ngày. IVIG khuyến cáo dùng liều 1 – 2 g/kg trong 1 – 2 ngày.
6. Phòng bệnh
Hiện chưa có vaccine phòng bệnh đặc hiệu viêm phổi do vi khuẩn không điển hình Mycoplasma pneumoniae.
Chăm sóc và nâng cao sức đề kháng cho trẻ được xem là thiết yếu trong phòng bệnh viêm phổi ở trẻ. Cần tuân thủ các chế độ dinh dưỡng cho trẻ, đảm bảo môi trường sinh hoạt vui chơi của trẻ được an toàn sạch sẽ. Đồng thời thường xuyên vệ sinh đồ chơi của trẻ, không hút thuốc lá và các công việc tạo khói trong phòng có trẻ, vệ sinh miệng và mũi cho trẻ.
Ngoài ra, trẻ em sơ sinh cần được bú sữa mẹ ngay để đảm bảo phát triển toàn diện hệ miễn dịch. Các bậc phụ huynh cần trang bị kiến thức để phát hiện và có hướng xử lý kịp thời khi phát hiện trẻ có dấu hiệu ho, khó thở, viêm phổi.